健康診断の結果を手にした時、HbA1cの欄に見慣れない数値が記されていると、何となく胸がざわつきます。
結局何をしたらよいか分からず、そのまま日々を過ごしてしまう人もいるでしょう。
しかし健康診断の数値は、あくまでも現在地を知るための目安です。
数値を前にして焦りを感じるよりも、その意味を正確に理解する取り組みが、前向きな行動への第一歩となります。
本記事では、HbA1c値が気になる人が無理なく取り組める運動の知識と実践法をまとめています。
この記事でわかること
- HbA1cの公的な基準値と、運動と血糖改善の関係性
- 運動による筋収縮によって、血液中の糖が細胞へ取り込まれる科学的な仕組み
- 有酸素運動とレジスタンス運動、それぞれの役割と組み合わせの重要性
- 運動習慣を長く続けるための具体的なアプローチ
- 実施前に知っておきたい低血糖リスクと医師への相談事項
HbA1cの基準を知って運動習慣で正常域へ改善しよう
HbA1cとは、過去1〜2ヶ月間の血糖状態を反映する指標のことです。
厚生労働省のe-ヘルスネットや日本糖尿病学会のガイドラインでは、この数値をもとに健康状態を判定する区分が示されています。
特定保健指導の枠組みでは、HbA1c 5.6〜5.9%が正常高値、6.0〜6.4%が糖尿病予備群となる境界型です。
下記のように日本糖尿病学会の診断基準では、HbA1c 6.5%以上が糖尿病型の判定基準とされており、6.0〜6.4%の段階はその一歩手前の重要な時期にあたります。
| HbA1c値 | 区分 | 備考 |
|---|---|---|
| 5.5%以下 | 正常域 | 特になし |
| 5.6〜5.9% | 正常高値 | 将来の糖尿病発症リスクが指摘される範囲。特定保健指導の対象 |
| 6.0〜6.4% | 境界型(糖尿病予備群) | 糖尿病型にも正常型にも分類されない状態。生活習慣の見直しが強く推奨される |
| 6.5%以上 | 糖尿病型 | 医療機関受診と精密検査が必要な範囲 |
HbA1cが6.0〜6.4%の段階は、将来的な合併症リスクを左右する重要な分岐点です。
インスリン抵抗性が少しずつ高まっている時期でもあり、この時点で運動習慣を取り入れると、正常域への回復を目指せる可能性があります。
自己判断で進めるのではなく、定期的に医師と数値を確認しながら取り組む姿勢が大切です。
運動による筋収縮によって糖は細胞へ取り込まれてHbA1cの改善につながる

安静時、血液中のブドウ糖が筋肉細胞の中へ入り込むにはインスリンという物質が必要です。
しかし、運動して筋肉が収縮するとインスリンを使わない別の経路が開き、糖が細胞内へ取り込まれる量が増えます。
この経路で中心的な役割を果たす物質が、GLUT4です。
筋収縮の刺激を受けると、細胞の内側に待機していたGLUT4が細胞の表面へ移動し、血液中のブドウ糖を細胞内へ運ぶ扉として機能します。
この仕組みはインスリンとは独立した機序であるため、インスリンの分泌量や効き方にかかわらず、一定の血糖降下作用が期待できます。
運動の継続と2種類の運動を組み合わせると血糖管理に有効である
定期的な運動を続けると、インスリンの効果の現れ方を示すインスリン感受性が改善されます。
つまり、少量のインスリンで血糖をスムーズに下げられる状態に整っていくということです。
さらに、一度の運動でGLUT4が活性化された状態は数時間から数日間にわたって持続すると考えられています。
間隔を空けない運動の継続が、血糖の安定につながります。
血糖管理に有効な運動は、ウォーキングのような有酸素運動と、スクワットのようなレジスタンス運動の2種類です。
下記のようにそれぞれに異なる働きがあり、両者を組み合わせるとより幅広い効果が期待できます。
| 運動の種類 | 具体例 | 推奨頻度・時間 | 血糖管理への働き |
|---|---|---|---|
| 有酸素運動 | ウォーキング・水中歩行・軽い自転車こぎ | 週3回以上・週合計150分以上(2日以上連続して休まない) | 血中ブドウ糖の消費・インスリン感受性の向上 |
| レジスタンス運動 | スクワット・かかと上げ・椅子からの立ち座り動作 | 週2〜3回(連続しない日程で) | 筋肉量の維持・糖代謝能の改善 |
引用元:日本糖尿病学会「糖尿病診療ガイドライン2024」JDS 2024
運動初心者でも無理のない範囲で取り組める実践ステップがある

いきなりジムに通うにはハードルが高い、何から始めたらよいか分からないという人に向けて、段階的な方法を紹介します。
厚生労働省が血糖コントロールの観点から推奨している方法が、食後1〜2時間前後の運動です。
食事をとると血液中のブドウ糖が増え、血糖値が上昇します。
血糖値は食後30分ほどから上昇し始め、1時間前後にピークを迎えるケースが多いです。
そのため、この時間帯に身体を動かすと血糖の上昇が緩やかになります。
ただし、食直後の激しい運動は消化に負担をかける場合があるため、食後は少し休んでから動き始める形が一般的です。
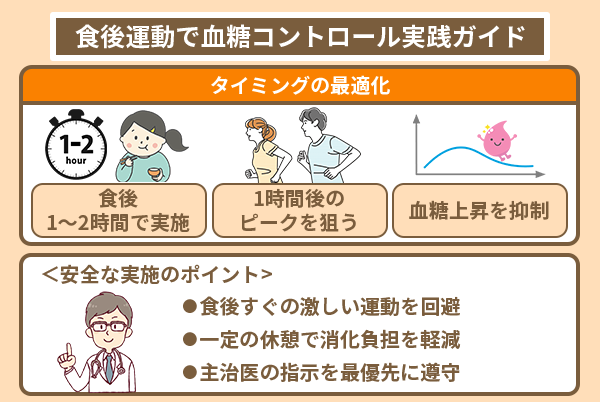
具体的な開始タイミングは個人の胃腸の状態や服薬状況によって異なるため、主治医の指示を優先してください。
運動初心者でも無理のない範囲で続けられるスケジュールの具体例を紹介
糖尿病ガイドラインでは、有酸素運動について1回につき20分以上、週合計150分以上、週3〜5回が推奨されています。
始める時はこの下限を目標に据えると、無理のないスタートとなります。
習慣化するために、毎週同じ曜日に設定するなどの工夫をしましょう。
運動強度の目安は、ちょっときついかなと感じる程度、軽く息が弾む状態が適切です。
会話できる程度に保ちながら継続する運動は、長続きの秘訣になります。
特別な準備がなくても自宅でできるレジスタンス運動の具体例を紹介

レジスタンス運動は特別な器具がなくても始められ、腰や背中といった主要な筋肉群を網羅する運動が推奨されています。
- スクワット
太ももやお尻など、体内で最も広範囲に広がる筋肉群を動かします。
動かす筋肉量が多いほど糖の消費量も多く、血糖管理への貢献が期待できる運動です。
背筋を伸ばし、膝がつま先より前に出ないよう意識しながらゆっくり行います。
- かかと上げ
これは、第2の心臓とも呼ばれるふくらはぎを鍛えられる動作です。
血流の改善を促す効果があり、椅子の背もたれや壁に手を添えると転倒リスクを下げられます。
- 椅子からの立ち座り動作
日常の動作を活用した負荷のかけ方で、膝や腰への負担が比較的少なく、運動初心者や高齢の人にも無理のない範囲で取り組める方法です。
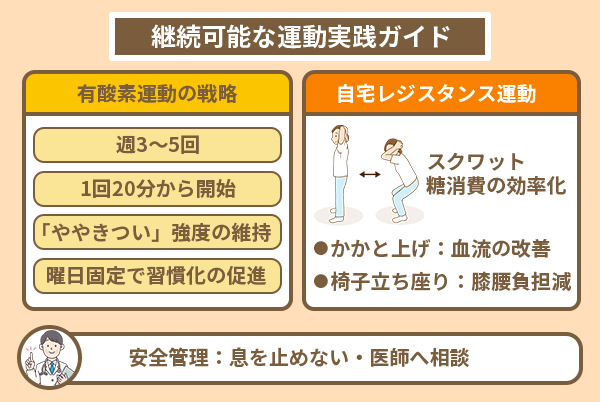
どの運動も実施の際は血圧の急上昇を防ぐため、息を止めないよう意識してください。
有酸素運動とレジスタンス運動の組み合わせ方を紹介
2種類の運動を組み合わせる際は、安全に行うためにストレッチといった軽い準備運動からのスタートが一般的です。
たとえばウォーキングのあとにスクワットやかかと上げを行うパターンは、有酸素運動で血中の糖を消費しながら、レジスタンス運動で筋肉量を維持するという流れになります。
ただし、あくまでも一例であり、体調や時間に合わせて柔軟に組み合わせてください。
運動習慣を継続するためにはツールや環境に頼ると良い

運動を、日常の一部にしていくための工夫を考えてみましょう。
1つ目に、歩数計やアプリを使ったセルフモニタリングは、行動変容を後押しする手段です。
日々の歩数や運動時間を記録してグラフとして確認できる状態にすると、小さな進歩が積み重なっていく実感を得られます。
今日は昨日より多く歩けたという事実が、次の行動を後押しします。
2つ目に、家族や友人と一緒に取り組む方法も、運動の継続率を高めるポイントです。
一人では途中でやめてしまいそうという不安がある人も、誰かと共有すると習慣の持続力が変わります。
さらに厚生労働省が推奨する方法は、今より10分だけ多く身体を動かすプラス10です。
階段を使ったり、最寄り駅の一駅手前で降りて歩いたりする小さな行動の積み重ねが総活動量の底上げにつながります。
最後に、無理のない目標設定と計画の立て直し方が運動習慣を継続させます。
厚生労働省によって成人の目標値が示されていますが、これはあくまでも一般的な目安です。
体力の個人差や生活環境によって、最初から目標値に届かない場合もあります。
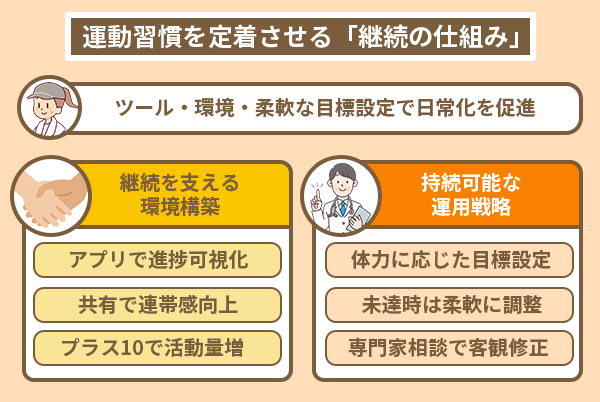
計画通りに進まない場合も自分を責めず、医師や専門家に相談しながら目標を調整する柔軟さが、長期的な健康維持の支えとなります。
糖尿病の人が運動する時のリスクと医師に相談しておくポイントを知る

運動は健康維持に役立ちますが、身体の状態によってはリスクを伴う場合があります。
特に持病がある人や薬を服用中の人は、事前の確認が欠かせません。
初めにHbA1cが5.6〜6.4%の範囲でも、すでに血糖降下薬を使用している人は運動による低血糖に配慮が必要です。
運動中および運動後は体調変化を観察して、必要に応じて補食を準備しましょう。
補食としては、ブドウ糖や炭水化物を含む軽食が望ましいです。
運動する時間帯や強度についても、主治医に確認してください。
さらに合併症がある場合は、運動にも制限が設けられる場合があります。
増殖性網膜症があると、目の内部に張り巡らされた細かい血管はすでにもろい状態です。
激しい運動によって血圧が急激に上昇すると、その血管に過度な負担がかかり、出血等のリスクが高まります。
腎不全があると、運動による代謝産物の排出がうまく行えない場合があるため、運動の種類や強度について医師の指示を優先してください。
いずれも運動が一切できないわけではなく、適切な内容に収めると実施できます。
| 項目 | 内容 | 根拠・出典 |
|---|---|---|
| 推奨実施タイミング | 食後1〜2時間前後(主治医の指示を優先) | e-ヘルスネット / JDS 2024 |
| 低血糖リスク | 血糖降下薬を使用中の人は特に、補食の準備をする | JDS 2024 |
| 持病がある場合 | 必ず医師に事前相談のうえで実施 | 厚労省 2023 |
| 合併症への配慮 | 増殖性網膜症・腎不全等がある場合は医師の指示に従う | JDS 2024 |
正しい知識と無理のない範囲で運動を継続して健康な毎日を手に入れよう

HbA1cの数値は、一時的な努力で劇的に変わるものではありません。
科学的根拠に基づいた運動を、無理のないペースで積み重ねていく姿勢が、長期的な血糖コントロールへの道につながります。
はじめはできる範囲から、身体を動かす習慣を取り入れてみましょう。
少しの工夫で、運動は日常の一部になります。
低血糖や合併症への配慮が必要な人は、医師ともよく相談をしてください。
自分のペースで着実に取り組む姿勢が、将来の合併症予防や健康維持の支えとなります。
【引用元・参考資料】
1. 厚生労働省
「糖尿病対策」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/tounyoubyou/index.html
「健康づくりのための身体活動・運動ガイド2023
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/undou/
e-ヘルスネット「HbA1c」
https://kennet.mhlw.go.jp/information/information/dictionary/metabolic/ym-066
e-ヘルスネット「糖尿病を改善するための運動」
https://kennet.mhlw.go.jp/information/information/exercise/s-05-005
2.日本糖尿病学会
「糖尿病診療ガイドライン2024」
https://www.jds.or.jp/modules/publication/index.php?content_id=4
3. 国立循環器病研究センター
「糖尿病について」
https://www.ncvc.go.jp/hospital/section/ld/endocrinology/tr05

